“No existe salud sin salud oral”: la periodontitis se consolida como marcador de riesgo sistémico
La periodontitis se consolida como marcador de riesgo sistémico: se asocia con infarto, ictus, diabetes mal controlada, complicaciones del embarazo, EPOC y deterioro cognitivo, reforzando que “no existe salud sin salud oral”. Afecta a más del 10% de la población,
La periodontitis, una infección inflamatoria crónica de los tejidos de soporte de los dientes que afecta hasta al 11% de la población, se consolida como una señal de alarma de enfermedades cardiovasculares, metabólicas y complicaciones en el embarazo, más allá del impacto estético o funcional en la sonrisa.
Expertos en periodoncia y cardiología advierten que este desequilibrio del microbioma oral no solo puede llevar a la pérdida de piezas dentales, sino que también se asocia con mayor riesgo de infarto, ictus, diabetes mal controlada, EPOC y deterioro cognitivo.
Una enfermedad inflamatoria crónica con impacto sistémico
La periodontitis es una enfermedad inflamatoria crónica que, sin tratamiento, puede provocar la destrucción progresiva del tejido que une el diente al hueso y, finalmente, la caída de piezas dentales. Ocurre cuando se produce una disbiosis en el ecosistema microbiano de la cavidad oral y determinadas bacterias crecen por debajo de la encía, “llevándose por delante todo lo que se encuentra a su paso” y generando un estado inflamatorio de bajo grado sostenido en el tiempo.
“Cuando hay un ataque bacteriano, el cuerpo, como ocurre ante cualquier otro patógeno, tiene una respuesta inflamatoria”, explica la odontóloga Paula Matesanz, presidenta de la Sociedad Española de Periodoncia, que matiza que en la periodontitis “no hay una inflamación aguda, como la de un flemón, pero sí hay un mecanismo en marcha cuando se produce la agresión”. El problema, añade, es que esa inflamación “no solo es ineficaz contra las bacterias: hace que estos microbios se perpetúen y complica aún más la situación”.
Periodontitis, infartos y factores de riesgo compartidos
La conexión con el corazón es uno de los vínculos mejor descritos. “Hay una asociación entre enfermedad periodontal y enfermedad cardiovascular. Las personas con periodontitis tienen más incidencia de cardiopatía isquémica”, resume Ignacio Fernández Lozano, presidente de la Sociedad Española de Cardiología (SEC). En concreto, las personas con periodontitis presentan entre dos y tres veces más riesgo de sufrir un infarto, un ictus u otros eventos cardiovasculares graves.
Según el cardiólogo, “comparten factores de riesgo” como tabaquismo, estrés, diabetes u obesidad, y la cardiopatía isquémica relacionada con el estrechamiento de las arterias (aterosclerosis) se vincula de forma directa con la inflamación sistémica. En este escenario, la periodontitis funciona como un generador crónico de inflamación, un “asesino silencioso” implicado en el origen y la progresión de múltiples patologías crónicas, más allá del ámbito odontológico.
Diabetes, embarazo y autoinmunidad: vasos comunicantes con la boca
La enfermedad periodontal también mantiene una relación bidireccional con la diabetes: la periodontitis aumenta el riesgo de desarrollar la enfermedad metabólica y, a su vez, dificulta su control en quienes ya la padecen. “Comparten factores de riesgo, como el sedentarismo, la mala dieta, el tabaquismo o el estrés: eso es un cóctel perfecto para la periodontitis, pero también para otras enfermedades”, explica Matesanz.
En el embarazo, la vía inflamatoria ayuda a explicar el vínculo: “No es que el embarazo te predisponga a la enfermedad. Eso es un bulo, pero es verdad que, si hay una enfermedad previa no diagnosticada, se puede agudizar o acelerar en el embarazo. Por eso es muy importante que la boca esté en buen estado si estás embarazada”, advierte la especialista. Entre los resultados adversos asociados a enfermedad periodontal se incluyen bajo peso al nacer, parto prematuro y preeclampsia.
Además, la periodontitis se ha relacionado con enfermedades autoinmunes como la artritis reumatoide y con algunos tumores (orofaríngeos, del tracto digestivo superior y de páncreas), en un contexto donde la inflamación crónica actúa como nexo fisiopatológico. La evidencia, sin embargo, matiza que no se ha establecido una relación de causalidad directa: no todas las personas con periodontitis desarrollarán estas patologías, pero su presencia ofrece pistas sobre la salud global del paciente.
Encías, cerebro y pulmón: de la cavidad oral al resto del organismo
Las bacterias periodontales no se quedan en la boca. Estudios han demostrado que pueden viajar por el torrente sanguíneo y detectarse en muestras de cerebro, tumores, placas de ateroma y tejidos respiratorios. La saliva y la placa dental funcionan como un posible “almacén” de patógenos que facilitan su paso al sistema respiratorio, lo que ayuda a explicar la asociación entre periodontitis, EPOC y neumonía.
Incluso la relación con el alzhéimer está bajo intenso escrutinio científico. Una revisión de 2022 concluye que “el mecanismo con respecto a la relación entre la periodontitis y el deterioro cognitivo aún no se comprende bien, pero hay suficiente evidencia para respaldar el papel de la inflamación sistémica”. Estas líneas de investigación refuerzan la idea de la periodontitis como factor de riesgo modificable dentro de un abordaje integral de las enfermedades crónicas.
Prevención, señales de alarma y tratamiento mecánico
La buena noticia es que, pese a su complejidad, la periodontitis se puede prevenir. “No existe salud sin salud oral: la salud local de la boca impacta en la salud general”, resume Matesanz, que insiste en la necesidad de “buena higiene, con cepillado de dientes después de cada comida y herramientas de higiene interdental, uso de algún colutorio si fuese necesario y visitas al dentista una vez al año”.
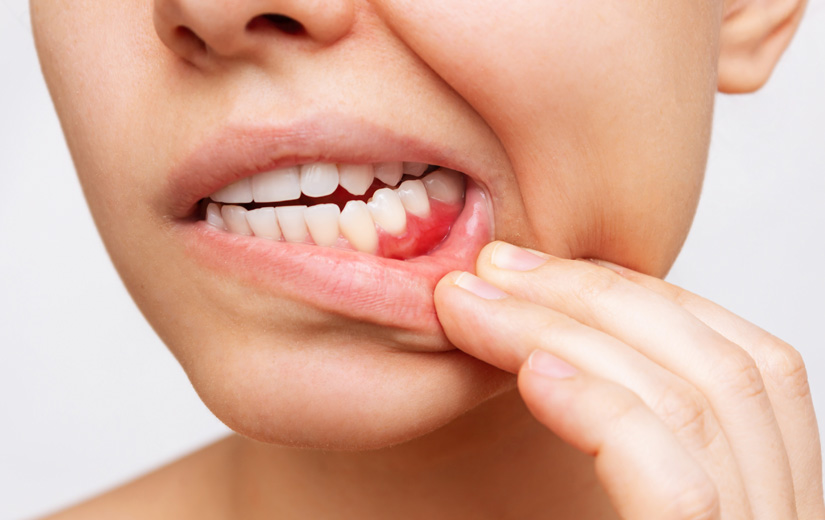
Las señales de alarma incluyen sangrado e inflamación de las encías, mal sabor u olor de boca, movilidad dental, sensación de “diente más largo” o aparición de espacios entre piezas, aunque no todos los síntomas se presentan a la vez ni con la misma intensidad. El tratamiento se basa en una terapia mecánica de limpieza profunda de las bacterias acumuladas bajo las encías; “la periodontitis es un proceso irreversible: esa pérdida de altura del tejido que da soporte al diente no se recupera, pero lo que sí puedes hacer es vivir libre de la enfermedad, aunque volverás a recaer si vuelven los factores de riesgo”, afirma la odontóloga.
En un contexto donde las enfermedades crónicas tensionan los sistemas de salud y los presupuestos sanitarios, la periodontitis se perfila como un biomarcador clínico y preventivo de alto valor para médicos, odontólogos, aseguradoras y gestores, integrando la salud bucal en el corazón mismo de las estrategias de salud pública, prevención cardiovascular y manejo de patologías metabólicas.